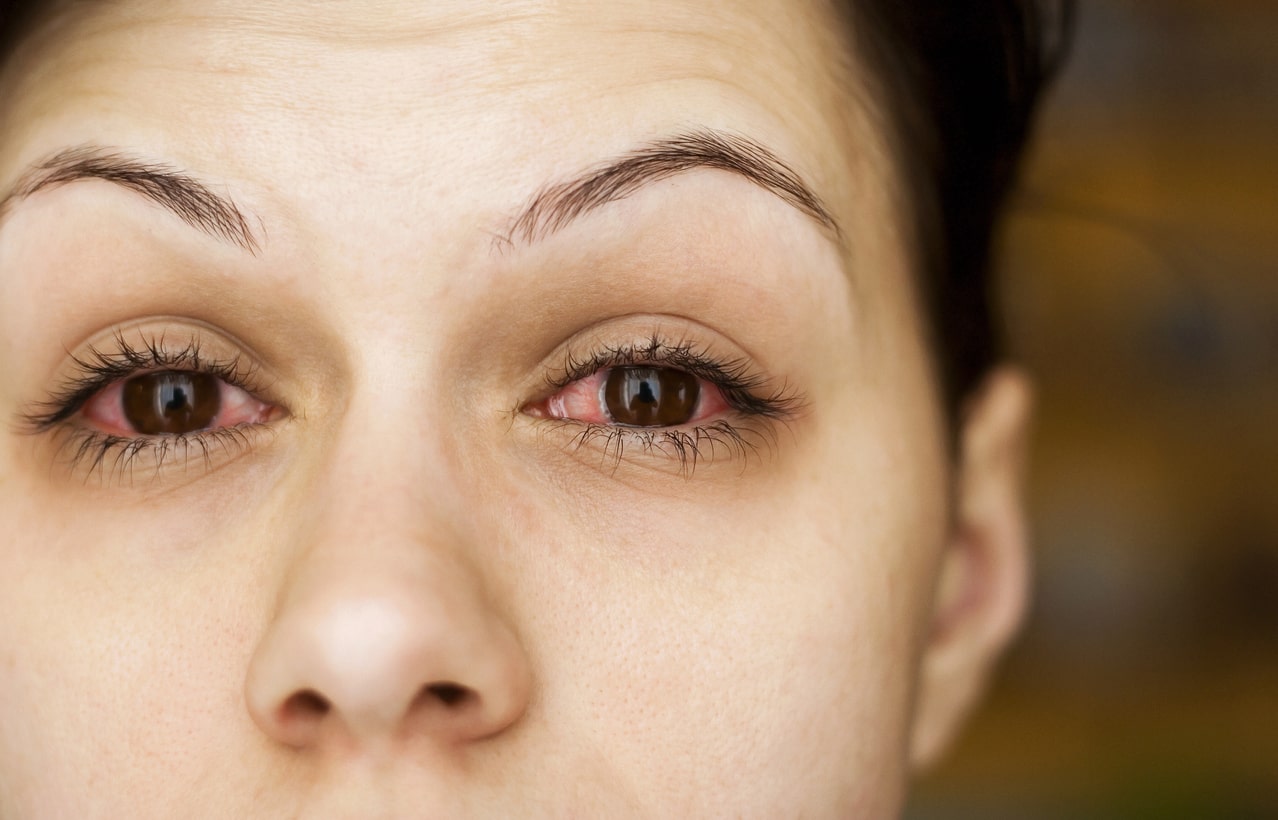
Os olhos e suas estruturas podem ser acometidos por inúmeras patologias. Dentre elas, existem algumas que são mais comuns em determinadas épocas do ano, como é o caso da conjuntivite, uma condição de difícil tratamento.
Você conhece as causas dessa doença e as principais alternativas de tratamento? Sabe como identificá-la? Caso não, este post é leitura obrigatória. Nele, você encontrará tudo o que precisa saber sobre o assunto.
O que é conjuntivite?
Trata-se de uma inflamação ocular que acomete a conjuntiva, uma membrana transparente que reveste o globo ocular e a região interna da pálpebra. A principal função dessa membrana é proteger os olhos das agressões externas do meio ambiente.
Geralmente, a conjuntivite leva cerca de uma semana a 15 dias, variando de acordo com tipo presente. Dentro desse prazo, a inflamação desaparece completamente, sem deixar sequelas. Além disso, pode ser unilateral ou bilateral, que é o mais comum.
Como é causada?
A conjuntivite é classificada de diferentes formas. Em primeiro lugar, ela pode ser crônica, subaguda ou aguda, a depender da evolução ao longo do tempo. Outrossim, é dividida de acordo com o tipo de secreção que produz, podendo ser serosa, mucosa, purulenta ou pseudomembranosa.
Ainda, é classificada segundo a reação que provoca nos tecidos (folicular, papilar, flictenular e papilar gigante) e também de acordo com a forma que afetam as estruturas oculares adjacentes (blefaroconjuntivite ou ceratoconjuntivite).
Além disso, a conjuntivite é dividida segundo o agente que a causa. Quando provocada por bactérias, vírus, fungos ou protozoários, é chamada de infecciosa. Caso esteja relacionada com alergias, radiação, substâncias químicas ou disfunções mecânicas, é conhecida como não infecciosa.
Quais são os sintomas?
Os sintomas variam de acordo com o tipo de conjuntivite adquirida. No entanto, alguns sinais se repetem em todos os pacientes, independente do agente causador. São eles: sensibilidade à luz (fotofobia), prurido, vermelhidão dos olhos, inchaço das pálpebras e olhos lacrimejantes.
Ademais, em alguns casos, os pacientes também podem relatar coceira, presença de secreção purulenta ou esbranquiçada, visão borrada, edema ao redor da córnea, irritação nos olhos e pálpebras grudadas ao despertar.
Como é o tratamento?
Embora se resolva espontaneamente, o tratamento da conjuntivite é importante para evitar que cause danos à córnea e, consequentemente, afete a visão do paciente. Para isso, é necessário buscar a assistência de um oftalmologista.
Ainda, o método utilizado no tratamento depende do tipo de inflamação. Quando provocada por bactérias, o uso de antibióticos é suficiente. Já no caso de alergias, o paciente deve apenas evitar o contato com o alérgeno. Ademais, quando o quadro é provocado por vírus, o tratamento consiste na adoção de medidas que ajudam a eliminar o desconforto. São elas:
- não utilizar lentes de contato até que a inflamação melhore;
- lavar as mãos com frequência;
- uso de lágrimas artificiais, desde que prescritas pelo oftalmologista;
- evitar as piscinas e o contato com gestantes, crianças ou pessoas imunodeprimidas;
- não levar as mãos aos olhos;
- aplicar compressas geladas sobre os olhos;
- não compartilhar itens de uso pessoal;
- desinfectar superfícies e objetos de uso comum.
Enfim, com a leitura deste post, você conheceu um pouco mais sobre a conjuntivite, seus sintomas, causas e tratamentos. Então, caso desenvolva essa inflamação, siga nossas orientações e procure um oftalmologista.
Quer saber mais? Estamos à disposição para solucionar qualquer dúvida que você possa ter e ficaremos muito felizes em responder aos seus comentários sobre este assunto. Leia outros artigos e conheça mais do nosso trabalho como
oftalmologistas em Belo Horizonte!